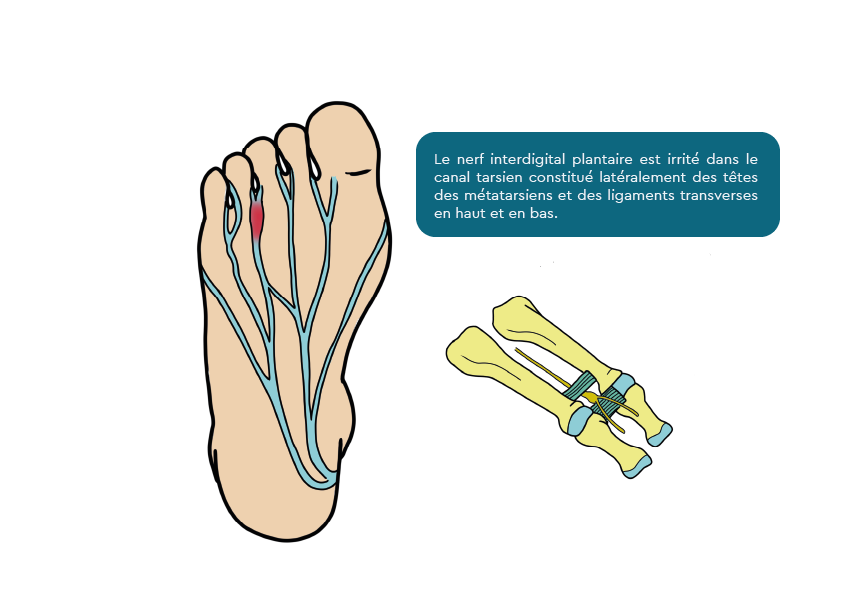
Névrome de Morton
C’est une des causes classiques de douleurs de l’avant pied. Il s’agit d’un syndrome canalaire (souffrance d’un nerf dans un goulet d’étranglement anatomique). Le diagnostique est principalement clinique. Le diagnostic doit être conforté par des examens complémentaires, car il existe de nombreux diagnostics différentiels.
Il s’agit d’une neuropathie par compressions et microtraumatismes.
Diagnostique clinique du syndrome de MORTON :
La douleur est le maître symptôme. Elle survient à la marche et augmente avec la distance parcourue. Se déchausser soulage typiquement la douleur. Les chaussures étroites aggravent les douleurs. Les douleurs sont très invalidantes, très mal supportées à type de décharges électriques fulgurantes, fourmis, engourdissements parfois zones insensibles. Dans trois des cas la douleur est située entre le 3ème et le 4éme métatarsien, dans un quart des cas entre le 2ème et le 3ème. La douleur est reproduite à la pression de l’espace concerné.
La compression transversale du pied peut reproduire la douleur. Les deux compressions combinées sensibilise le test (test de Mudler). On retrouve parfois une insensibilité en livre de la commissure. La mobilisation vers le haut des orteils concernés peut reproduire la douleur (test de « Lassègue »).
Examens complémentaires :
Un bilan radiographique (généralement normal) est systématiquement demandé, il rend compte de l’état morphostatique de pied et élimine certains diagnostiques différentiels (maladie de Freiberg, fracture de fatigue…).
L’échographie, est actuellement l’examen de référence dans les études récentes. Il permet une exploration dynamique, reproduisant les situations douloureuses. Cela reste un examen opérateur dépendant et nécessite un matériel adapté.
L’I.R.M., c’est un examen largement utilisé dans le diagnostic de névralgie de Morton. C’est un examen indépendant de l’opérateur. Sa sensibilité est inférieure à celle de l’échographie. C’est un examen à réserver dans les cas où l’échographie ne peut conclure. L’I.R.M. devient hautement contributive en cas de recherche de diagnostics différentiels.
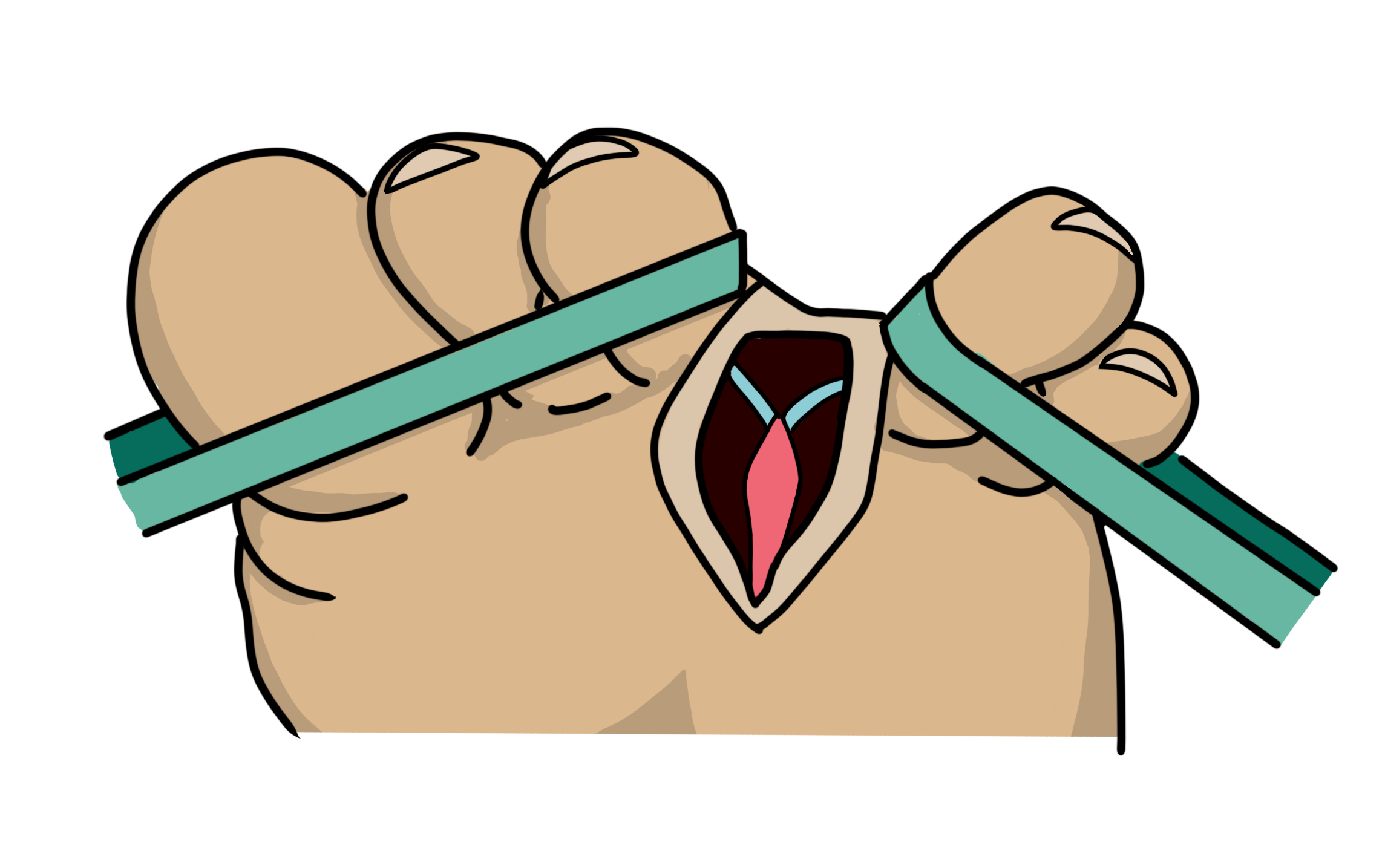
Traitement chirurgical
Le traitement dépend de la taille du névrome, en cas de lésion au-delà de 5mm, nous préférons l’exérèse de la lésion (neurectomie) par voie commissurale (la cicatrice se situe entre les orteils et ne se voit pas). La lésion est systématiquement confiée en analyse anatomopathologique.
En cas de lésion de petite taille, on discutera la libération du nerf sans exérèse, cette libération/ décompression peut se faire à ciel ouvert, nous privilégions les techniques mini-invasives et percutanées.
Traitement non chirurgical :
Le traitement non chirurgical sera toujours privilégié, et ce n’est qu’en cas d’échec du traitement médical complet qu’une solution chirurgicale sera proposée.
Tout d’abord il faut adapter le chaussage, avec chaussures à empreinte large et talons ne dépassant pas trois travers de doigts.
Porter des orthèses plantaires, étape fondamentale, dont l’intérêt principal et l’élimination des troubles statiques du pied associés au Morton et favoriser également l’écartement de l’espace inter métatarsien concerné.
La kinésithérapie, peut soulager les symptômes, en réalisant des massages transverse profonds, favorisant la diminution des tensions des muscles intrinsèques et en réalisant des étirements des muscles gastrocnémiens (muscles du mollet).
Les infiltrations, sont une étape diagnostique et thérapeutique, elle associe généralement un dérivé cortisoné et un anesthésique local. L’infiltration écho-guidée optimise les résultats.
Anesthésie
Une consultation d’anesthésie est obligatoire avant l’opération. Celle-ci est réalisée au maximum 2 mois avant l’intervention et 2 jours au minimum avant l’intervention.
Vous discuterez avec l’anesthésiste des modalités de l’intervention.
Ce type d’intervention est réalisé avec une anesthésie locorégionale, ou une anesthésie générale.
L’anesthésie locorégionale permet d’assurer le contrôle des douleurs en post opératoire pendant plusieurs heures.
Bilan préopératoire
Il est nécessaire d’avoir pour l’intervention un bilan radiographique, et en général une échographie ou une I.R.M.
Hospitalisation
Il s’agit d’une opération réalisée en ambulatoire.
Durée de l’intervention
Il s’agit d’une opération rapide de 10 à 15 minutes.
Pansement et suites opératoires
L’intervention est suivie d’un pansement compressif, qui sera changé tous les deux jours jusqu’à cicatrisation. Les sutures sont réalisées par fils résorbables. Un contrôle clinique est prévu un mois après l’intervention.
Rééducation
Aucune rééducation spécifique n’est nécessaire pour ce type d’intervention. Il sera juste recommandé une fois la cicatrisation acquise de masser en profondeur et de désensibiliser la cicatrice.
Prescriptions de sortie
Nous vous remettrons à votre sortie tous les papiers et ordonnances nécessaires : antalgiques et anti-inflammatoires, les soins de pansement (la voie d’abord sont suturées au fils résorbables). Nous vous remettrons également un arrêt de travail, et la date et horaire du rendez-vous futur.
Délai de récupération
Le délai de récupération est en général de 1 à 3 mois. Ce délai peut varier de manière importante d’un patient à l’autre.
Complications
Les complications sont rares.
Il peut s’agir d’une hypoesthésie ou de dysesthésies résiduelles (insensibilité ou trouble de la sensibilité) entre les orteils, habituellement résolutives, le risque doit être évoqué avant l’intervention.
Il y a un risque de « névrome d’amputation proximal », douleurs résiduelles sur le moignon nerveux d’amputation. Raison pour laquelle on fait une amputation la plus proximale possible du nerf inter-métatarsien.
Il existe un risque de récidive du syndrome canalaire en cas de simple libération du nerf.
Les autres complications ne sont pas spécifiques : hématome, difficultés cicatricielles, infection…